Ocena i klasyfikacja niedotlenienia
Dlaczego występuje niedotlenienie?
Tlen jest główną substancją podtrzymującą życie. Kiedy tkanki nie otrzymują wystarczającej ilości tlenu lub mają trudności z jego wykorzystaniem, powodując nieprawidłowe zmiany w funkcjach metabolicznych organizmu, sytuacja ta nazywa się niedotlenieniem.
Podstawy oceny niedotlenienia
Stopień niedotlenienia i objawy
Klasyfikacja niedotlenienia
| Klasyfikacja niedotlenienia | ciśnienie parcjalne tlenu tętniczego | nasycenie tlenem tętniczym | Różnica tętniczo-żylna tlenu | Najczęstsze przyczyny |
| niedotlenienie hipotoniczne | ↓ | ↓ | ↓ i N | Niskie stężenie tlenu we wdychanym gazie, dysfunkcja wydechu zewnętrznego, przeciek żylny do tętnic itp. Często spotykane w przewlekłej obturacyjnej chorobie płuc i wrodzonych wadach serca, takich jak zespół Fallota. |
| niedotlenienie krwi | N | N | ↓ | Zmniejszona ilość lub zmienione właściwości hemoglobiny, np. anemia, zatrucie tlenkiem węgla i methemoglobinemia. |
niedotlenienie krążeniowe | N | N | ↑ | Jest ona spowodowana zmniejszonym przepływem krwi przez tkanki i zmniejszonym dopływem tlenu do tkanek, co jest powszechne w przypadku niewydolności serca, szok itp. |
niedotlenienie organizacyjne | N | N | ↑ lub ↓ | Spowodowane jest nieprawidłowym wykorzystaniem tlenu przez komórki tkanek, np. w wyniku zatrucia cyjankiem. |
Terapia tlenowa i jej cel
W normalnych warunkach zdrowi ludzie oddychają powietrzem naturalnie i wykorzystują zawarty w nim tlen do utrzymania potrzeb metabolicznych. Kiedy choroba lub pewne nieprawidłowe stany prowadzą do niedotlenienia organizmu, należy użyć określonego sprzętu, aby dostarczyć pacjentowi tlen, zwiększyć ciśnienie parcjalne tlenu tętniczego (PaO2) i saturację tlenem (SaO2), poprawić niedotlenienie, promować metabolizm i podtrzymywać życie. Aktywność.
Korzyści z inhalacji tlenem
- Złagodzenie dusznicy bolesnej i zapobieganie zawałowi mięśnia sercowego
- Zapobiegaj nagłej śmierci z powodu choroby wieńcowej
- Dobre leczenie astmy
- Skutecznie leczy rozedmę płuc, chorobę serca płucnego i przewlekłe zapalenie oskrzeli
- Wdychanie tlenu ma pomocniczy efekt terapeutyczny na cukrzycę: obecne badania pokazują, że cukrzyca jest związana z niedoborem tlenu w organizmie. Pacjenci z cukrzycą mają znacznie niższe ciśnienie włośniczkowe, a komórki tkanek nie mogą w pełni uzyskać tlenu, co prowadzi do upośledzenia funkcji komórek i metabolizmu glukozy. Dlatego wdrożenie terapii tlenowej dla pacjentów z cukrzycą przyciągnęło uwagę społeczności medycznej.
- Wdychanie tlenu może mieć korzystny wpływ na zdrowie zdrowych ludzi: zanieczyszczenie powietrza, powszechne stosowanie klimatyzacji, regularne wdychanie tlenu może oczyścić układ oddechowy, poprawić funkcjonowanie narządów wewnętrznych, wzmocnić kompleksową odporność organizmu i zapobiegać różnym chorobom.
Jakie są klasyfikacje tlenoterapii?
- Dostarczanie tlenu w wysokim stężeniu (5-8 l/min): Stosowane w przypadku ostrej niewydolności oddechowej, takiej jak zatrzymanie oddechu i akcji serca, zespół ostrej niewydolności oddechowej, ostre zatrucia (takie jak zatrucie tlenkiem węgla lub zatrucie gazem), depresja oddechowa itp., w których w celach ratunkowych konieczne jest stosowanie wysokiego stężenia czystego tlenu co sekundę, ale nie nadaje się do długotrwałego stosowania w celu zapobiegania zatruciu tlenem lub innym powikłaniom.
- Dostarczanie tlenu o średnim stężeniu (3-4 l/min): Nadaje się dla pacjentów z anemią, niewydolnością serca, wstrząsem itp., u których nie ma ścisłych ograniczeń dotyczących stężenia wdychanego tlenu.
- Niskie stężenie tlenu (1-2 l/min): Zwykle stosowane w przypadku przewlekłego zapalenia oskrzeli, rozedmy płuc, choroby serca płucnego itp., znanej również jako przewlekła obturacyjna choroba płuc. Zbyt wysokie ciśnienie parcjalne tlenu we krwi może osłabić odruchową stymulację zatoki szyjnej do ośrodka oddechowego, zmniejszając w ten sposób wentylację i pogarszając retencję dwutlenku węgla. możliwe. Dlatego tlen należy stosować ostrożnie, a ogólnie stosuje się ciągłą inhalację tlenem o niskim stężeniu.
Stężenie tlenu i przepływ tlenu
Koncentracja tlenu: Proporcja tlenu zawarta w powietrzu. Koncentracja tlenu w normalnym powietrzu atmosferycznym wynosi 20,93%
- Niskie stężenie tlenu <35%
- Średnie stężenie tlenu 35%-60%
- Wysokie stężenie tlenu >60%
Przepływ tlenu: odnosi się do dostosowanego przepływu tlenu dla pacjenta, jednostka l/min.
Konwersja stężenia tlenu na przepływ tlenu
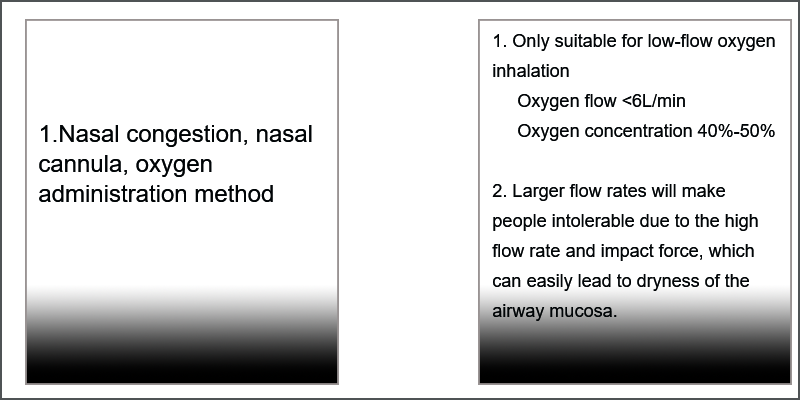
- Kaniula nosowa, zatkany nos: Stężenie tlenu (%) = 21+4X przepływ tlenu (l/min)
- Dopływ tlenu do maski (otwarty i zamknięty): natężenie przepływu musi być większe niż 6 l/min
- Prosty respirator: przepływ tlenu 6 l/min, stężenie wdychanego tlenu około 46%-60%
- Respirator: Stężenie tlenu = 80X przepływ tlenu (l/min) / objętość wentylacji + 20
Klasyfikacja terapii tlenowej - według metody dostarczania tlenu
O czym należy pamiętać podczas korzystania z tlenu
- Bezpieczne korzystanie z tlenu: Skutecznie wdrażaj „cztery środki zapobiegawcze”: zapobieganie trzęsieniom ziemi, zapobieganie pożarom, zapobieganie upałom i zapobieganie olejom. Co najmniej 5 metrów od pieca i 1 metr od grzejnika. Tlen nie może zostać zużyty. Gdy wskaźnik na manometrze wskazuje 5 kg/cm2, nie można go ponownie użyć.
- Należy ściśle przestrzegać procedur obsługi tlenu: Podczas korzystania z tlenu należy go użyć jako pierwszego. Podczas zatrzymywania należy najpierw wyciągnąć cewnik, a następnie wyłączyć tlen. Podczas zmiany szybkości przepływu w połowie należy najpierw oddzielić tlen i cewnik nosowy, a następnie wyregulować szybkość przepływu przed podłączeniem.
- Obserwuj efekt wykorzystania tlenu: sinica ustępuje, tętno jest wolniejsze niż wcześniej, duszność ustępuje, poprawia się stan psychiczny, zmieniają się również trendy różnych wskaźników analizy gazometrii itp.
- Codziennie wymieniaj kaniulę nosową i roztwór nawilżający (1/3-1/2 napełnione wodą destylowaną lub sterylizowaną)
- Zapewnij możliwość awaryjnego użycia: nieużywane lub puste butle tlenowe należy wieszać ze znakami odpowiednio „pełne” lub „puste”.
Główne środki ostrożności dotyczące wdychania tlenu
- Dokładnie obserwuj efekt tlenoterapii: Jeśli objawy takie jak duszność ulegną zmniejszeniu lub złagodzeniu, a bicie serca będzie prawidłowe lub zbliżone do prawidłowego, oznacza to, że tlenoterapia jest skuteczna. W przeciwnym razie przyczynę należy znaleźć i zająć się nią na czas.
- Nie należy dostarczać tlenu o wysokim stężeniu przez zbyt długi czas. Ogólnie uważa się, że jeśli stężenie tlenu wynosi >60% i utrzymuje się przez ponad 24 godziny, może wystąpić zatrucie tlenem.
- U pacjentów z ostrym zaostrzeniem przewlekłej obturacyjnej choroby płuc należy zazwyczaj stosować kontrolowaną (tzn. ciągłą) inhalację tlenu.
- Zwróć uwagę na ogrzewanie i nawilżanie: Utrzymanie temperatury 37°C i wilgotności 95-100% w drogach oddechowych jest warunkiem koniecznym do prawidłowego funkcjonowania układu śluzowo-rzęskowego.
- Zapobiegaj zanieczyszczeniom i blokowaniu przewodów: Rzeczy należy regularnie zmieniać, czyścić i dezynfekować, aby zapobiec zakażeniom krzyżowym. Cewniki i niedrożności nosa należy sprawdzać w dowolnym momencie, aby zobaczyć, czy nie są zablokowane przez wydzieliny, i wymienić na czas, aby zapewnić skuteczną i bezpieczną terapię tlenową.
Normy dotyczące zapobiegania i leczenia częstych powikłań wdychania tlenu
Powikłanie 1: Suche wydzieliny oddechowe
Zapobieganie i leczenie: Tlen wydobywający się z urządzenia dostarczającego tlen jest suchy. Po wdychaniu może wysuszyć błonę śluzową dróg oddechowych i sprawić, że wydzieliny staną się suche i trudne do wydalenia. Do butelki nawilżającej należy dodać wodę destylowaną, a w celu nawilżenia tlenu należy dodać wodę sterylizowaną.
Komplikacja 2: Depresja oddechowa
Zapobieganie i leczenie: Podczas hipoksemii spadek PaO2 może stymulować obwodowe chemoreceptory, odruchowo pobudzać ośrodek oddechowy i zwiększać wentylację płuc. Jeśli pacjent polega na tym odruchowym pobudzeniu, aby utrzymać oddychanie przez długi czas (jak pacjenci z chorobą serca płucnego i niewydolnością oddechową typu II), wdychanie wysokich stężeń tlenu może wyeliminować ten mechanizm odruchowy, zahamować spontaniczne oddychanie, a nawet spowodować zatrzymanie oddechu. Dlatego konieczne jest zapewnienie niskiego przepływu, kontrolowanego tlenu o niskim stężeniu i monitorowanie zmian PaO2, aby utrzymać PaO2 pacjenta na poziomie 60 mmHg.
Powikłanie 3: Atelektaza absorpcyjna
Zapobieganie i leczenie: Po wdychaniu przez pacjenta dużych stężeń tlenu, duża ilość azotu w pęcherzykach płucnych zostaje zastąpiona. Gdy oskrzela zostaną zablokowane, tlen w pęcherzykach płucnych może zostać szybko wchłonięty przez krążący przepływ krwi, powodując zapadnięcie się pęcherzyków płucnych i wystąpienie atelektazy. Dlatego zapobieganie niedrożności dróg oddechowych jest kluczowe. Środki obejmują zachęcanie pacjentów do głębokiego oddychania i kaszlu, wzmacnianie wydzielania plwociny, częste zmiany pozycji ciała i zmniejszanie stężenia tlenu (<60%). U pacjentów podłączonych do respiratorów można temu zapobiec, dodając dodatnie ciśnienie końcowowydechowe (PEEP).
Powikłanie 4: Hiperplazja tkanki włóknistej zasoczewkowej
Zapobieganie i leczenie: Po zastosowaniu tlenu o wysokim stężeniu, nadmierne ciśnienie parcjalne tlenu tętniczego (PaO2 osiąga ponad 140 mmHg) jest głównym czynnikiem ryzyka powodującym hiperplazję tkanki włóknistej zasoczewkowej u noworodków (zwłaszcza wcześniaków). Dlatego stężenie tlenu u noworodków powinno być ściśle kontrolowane poniżej 40%, a czas wdychania tlenu powinien być kontrolowany.
Powikłanie 5: Zatrucie tlenem
Objawy kliniczne:
- Objawy zatrucia tlenem płucnym: ból zamostkowy, suchy kaszel i postępująca duszność, obniżona pojemność życiowa
- Objawy zatrucia tlenem mózgu: upośledzenie wzroku i słuchu, nudności, drgawki, omdlenia i inne objawy neurologiczne. W ciężkich przypadkach może wystąpić śpiączka i śmierć.
- Objawy zatrucia tlenem oka: zanik siatkówki. Jeśli wcześniaki przyjmują tlen zbyt długo w inkubatorze, siatkówka będzie miała rozległe zamknięcie naczyń krwionośnych, naciek fibroblastów i proliferację włókien retrolentalnych, co może prowadzić do ślepoty.
Czas publikacji: 21-11-2024